【蘋果投書】本土疫情升溫! 學界建議防疫模式由「清零」切換到「壓制」
羅偉成/台北醫學大學助理教授、伍倢瑩/台灣大學研究專員、
林先和/台灣公共衛生學會祕書長、陳保中/台灣公共衛生學會理事長
近日台灣本土疫情持續升溫,相較於去年流行的新冠疫情與病毒株,Omicron變異株的特點為「症狀輕微、傳染力強」,加上其「免疫逃脫」的特性(免疫逃脫反應,Omicron變異株可以逃避疫苗接種或過去感染新冠的免疫反應),可以預期是短期內確診個案將持續增加、疫情可能會持續擴大,疫情控管甚至是要達到清零目標的難度將比過往更具挑戰。截至4月6日為止的通報資料顯示,自3月中以來,依照發病日估算,每日新增本土病例的數目呈現指數成長的趨勢。假若疫情管制措施仍維持現有模式未做調整,預期在一周之內單日的發病人數可能會超過1000人,而且人數還會持續上升(下圖)。面對這一波即將鋪天蓋地而來的疫情,大家做好準備了嗎?
- ADVERTISEMENT -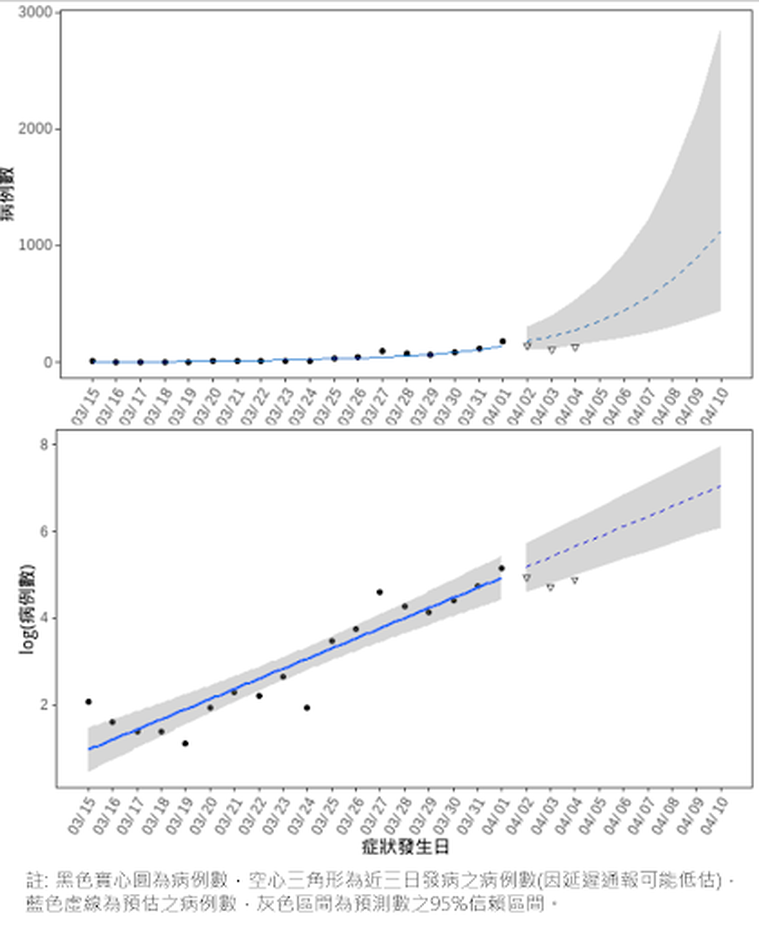
台灣公共衛生學會提供
【疫苗追加劑降低重症與死亡率】
根據英國疫苗監測報告,跟完全沒有接種疫苗者相較,接種疫苗追加劑0到3個月內可降低約85%的重症與約95%的死亡率(註1)。隨著疫苗施打覆蓋率的提升,新冠肺炎的住院和死亡人數也隨之顯著下降。因此,即使本土確診病例持續增加、疫情擴大時,Omicron病毒對於完整接種三劑疫苗的感染者,絕大多數都是無症狀或是類似上呼吸道感染的輕症,民眾不需過度驚慌。
雖然預期本次疫情整體重症或死亡的比例應屬偏低,但觀察近期韓國、香港等國家的經驗,在持續的社區傳播與大量的新增確診個案下(分母數目變大),中重症病人與死亡人數仍將達到一定的數目(註2),年長者以及有潛在健康問題的弱勢群體,依然是此波疫情中最可能產生嚴重疾病的族群,此波疫情仍應謹慎應對。我們再次強調並極力呼籲疫苗接種的重要性,疫苗對預防感染的效果雖有限,但仍是目前預防重症與死亡最有效的手段。
【國內現況與應變要點】
目前國內75歲以上人口的完整疫苗覆蓋率仍然未達八成,因此在大規模的社區傳播爆發後,醫療與公衛服務量能仍然可能面臨重大的損耗與挑戰。尤其是當個案數快速增加時,醫療公衛系統要能夠快速地從原本的清零模式/態度切換到「壓制模式」,包括:疫情調查的執行方式、確診個案通報有效率且標準化的流程、輕症與無症狀確診患者可能需要的居家照顧等等,都需要事先充分的規劃與跨單位溝通,甚至是反覆演練。
此外,民眾對於即將到來的疫情是否已做好充分的心理準備?能否接受居住的社區鄰居有確診個案,進行居家隔離觀察?如果每日確診數目達到數千甚至上萬人時,會不會擔心自己如果有醫療需要的時候沒有病床,甚至開始搶購醫療物資,例如:氧氣機、消毒酒精等?上述各點皆需政府在現今如履薄冰的時間點與民眾進行充分的風險溝通。
【疫調負荷過載,推廣居家快篩】
在大規模的疫病流行期間,公衛體系將無法負荷大量的疫情調查與接觸者匡列,家用抗原快篩的角色此時將扮演重要的關鍵,若民眾對於本身是否確診甚至匡列隔離等流程抱持負面甚至逃避的態度,將不利社區內居家快篩策略推廣。
此外,依據疫情指揮中心所發布之因應指引及規定,為因應疫情發展變化,企業營運與教育單位應成立防疫專責小組(指定防疫長及防疫管理人員),加強提醒員工、學生確實接種疫苗、並做好實聯制及個人健康監測,並規劃員工上下班、出差彈性措施,及學生遠距教學規劃等應變計畫。
【落實防疫措施並注意心理健康】
一般民眾除了配合政府防疫措施,並落實個人衛生防疫行為之外,亦應盡量維持正向的心理健康狀態。根據世界各國調查報告可知,相較於疫情發生前,一般民眾、醫護人員、大學生等不同目標族群,發生壓力、焦慮和抑鬱症狀的人數有顯著增加(註3、4、5)。而關於疫情期間的心理保健措施,首先要落實自我防護措施並吸收正確的疫情知識,並保持健康規律、維持與他人的聯繫(即便是遠距線上聯繫,也對維持社交活動有幫助)、保持身體活動、避免可能造成過度焦慮的來源,例如:過度瀏覽關注社交媒體或新聞動態等。在確實地執行防疫與正確的疫情資訊的安心基礎上,可進行促進個人身心放鬆減緩的活動,促進心理健康。
疫情再起,在足夠疫苗覆蓋率的保護之下,可顯著減緩新冠肺炎的重症與死亡負擔。在Omicron的時代,我們不會因為每日數百例新增個案就逕行提升至三級警戒。政府提出的新台灣模式,也期望能在醫療量能不超過負擔的前提下,「正常生活,積極防疫,穩健開放」。但若個案數暴增得太快,醫療公衛量能面臨挑戰時,仍需仰賴適當的行為改變來壓制病毒,例如:落實手部衛生、咳嗽禮節及佩戴口罩等個人防護措施,減少不必要的活動或集會,避免出入高感染傳播風險場域,確實接種疫苗並主動積極配合各項防疫措施。台灣帶著過去成功的防疫經驗,度過數次的艱難,相信未來仍能在政府與人民彼此齊心協力合作之下,讓我們挺過每一波疫情的挑戰。
註:參考資料與文獻
-
COVID-19 vaccine weekly surveillance reports (Week 13, 2022).
-
Iuliano AD, Brunkard JM, Boehmer TK, et al. Trends in Disease Severity and Health Care Utilization During the Early Omicron Variant Period Compared with Previous SARS-CoV-2 High Transmission Periods — United States, December 2020–January 2022. MMWR Morb Mortal Wkly Rep 2022;71:146–152.
-
Lamb, Danielle, et al. “Psychosocial impact of the COVID-19 pandemic on 4378 UK healthcare workers and ancillary staff: initial baseline data from a cohort study collected during the first wave of the pandemic.” Occupational and Environmental Medicine 78.11 (2021): 801-808.
-
Matsuo, Takahiro, et al. “Health care worker burnout after the first wave of the coronavirus disease 2019 (COVID-19) pandemic in Japan.” Journal of occupational health 63.1 (2021): e12247.
-
Li, Yang, et al. “Impact of the COVID-19 pandemic on the mental health of college students: A systematic review and meta-analysis.” Frontiers in psychology 12 (2021).